Катаракта
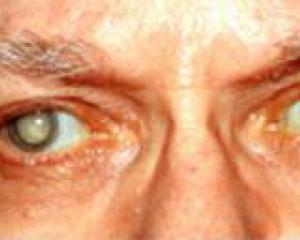
Катаракта глаза – одна из самых распространенных причин снижения зрения и слепоты. Необратимое помутнение хрусталика – достояние преклонного возраста. Офтальмологи даже в шутку говорят: «Катаракта может возникнуть у каждого, но не всем суждено до нее дожить». Гораздо реже эта глазная патология встречается у молодых и новорожденных.
Причины возникновения катаракты
Причинами развития врожденных катаракт являются:
- Наследственная предрасположенность.
- Внутриутробное инфицирование (герпес, токсоплазмоз, ветряная оспа, сифилис, краснуха).
- Метаболические дисфункции в период вынашивания (болезнь Вильсона-Коновалова, гипокальциемия, миотоническая дистрофия, галактоземия, сахарный диабет).
- Нередко врожденная катаракта наблюдается у детей с синдромом Лоу, Дауна, Марфина.
Хрусталик лишен собственной системы кровоснабжения и его питание происходит благодаря глазной жидкости, окружающей его. В результате старения или других факторов в химическом составе хрусталика происходят изменения: происходит дисбаланс аминокислот, возрастает массовая доля воды, уменьшается содержание водорастворимых белков, падает активность некоторых ферментов, отвечающих за обменные процессы в хрусталике. Снижение концентрации витаминов-антиокидантов приводит к накоплению в тканях хрусталика свободных радикалов – непосредственных участников процесса образования непрозрачных включений в теле хрусталика.
К факторам риска развития катаракты относятся:
- пожилой возраст;
- механические, контузионные, химические повреждения глаза;
- эндокринные заболевания;
- лучевое излучение (инфракрасное, рентгеновское, ионизирующее) ;
- длительный прием кортикостероидов и других препаратов;
- глазные болезни (миопия, глаукома, хронический увеит) ;
- токсическое отравление ртутью, нафталином, таллием, спорыньей, динитрофенолом) ;
- курение;
Виды
Возрастная (старческая, сенильная)
Самый распространенный вид, являющийся признаком старения организма. Заболевают чаще после 50 лет. В большинстве случаев сенильная катаракта прогрессирует медленно и в начале заболевания не отражается на зрении. Но со временем необратимые явления в хрусталике усугубляются, вплоть до полной слепоты.
Посттравматическая
Являются результатом контузии (тупой травмы) глазного яблока либо исходом проникающего ранения глаза.
Токсическая
Формируется при длительном системном приеме противоэпилептических, антималярийных средств, кортикостероидов (стероидная катаракта) и других лекарственных препаратов.
Осложненная
Возникает после перенесенного воспалительного заболевания глаза – пигментной дегенерации, глаукоме, увеите (увеальная катаракта).
Лучевая
Появляется в результате сильного облучения инфракрасными или рентгеновскими лучами. Связана с профессиональной деятельностью (рентгенологов, стеклодувов, работников АЭС, исследователей радиоактивных изотопов).
Обменная
Развивается на фоне нарушений метаболизма, эндокринных заболеваний (диабетическая катаракта).
Вторичная
Помутнение на задней капсуле хрусталика, которое возникает после имплантации искусственной линзы. Сопровождается снижением зрения. Появление вторичной катаракты не является свидетельством неудачной операции. Характерные помутнения могут возникнуть даже спустя годы после вмешательства.
Стадии катаракты
Начальная
Наблюдается незначительное помутнение по краю оптической зоны.
Незрелая
Помутнения охватывают центр оптической зоны. Острота зрения заметно снижена.
Зрелая
Полное помутнение тела хрусталика. Больной способен различать тьму и яркий свет.
Перезрелая
Хрусталик окрашивается в молочный цвет, его консистенция становится жидкой, хрусталиковые волокна отделяются друг от друга.
Симптомы катаракты
Глазная катаракта – коварная болезнь. Она начинается незаметно, и если помутнение локализуется не в центральной части хрусталика, то заболевший может не знать о ней долгие годы. Основной симптом – появление легкой пелены перед глазами. Человек видит окружающий мир словно сквозь толщу воды. Иногда четкому зрительному восприятию мешают мелькание пятен или присутствие мутных полос. Предметы теряют ясные контуры, вокруг светящихся объектов появляется ореол, цветовая окраска теряет яркость. По мере прогрессирования болезни черный зрачок становится белесым.
Классификация катаракт по локализации помутнений:
- Полярная. Помутнения затрагивают задний или передний полюс хрусталика. Наличие передней полярной катаракты чаще объясняется наследственностью. Такое помутнение имеет небольшую локализацию и не нарушает зрение.
- Задняя полярная катаракта охватывает большую площадь и существенно ухудшает зрение. Полярные катаракты остаются в первоначальном состоянии и не прогрессируют на протяжении жизни.
- Ядерная. Помутнение охватывает ядро хрусталика. По мере развития болезни дисковидное тело позади зрачка приобретает все более выпуклую форму, поэтому ядерная катаракта всегда сопровождается прогрессирующей близорукостью.
- Корковая (кортикальная катаракта). Наиболее распространенный вид старческой катаракты. Помутнения развиваются в виде «спиц колеса», клиньев. Зрение падает постепенно.
- Субкапсулярная. Помутнение развивается под капсулой хрусталика. Ухудшение зрения происходит очень быстро.
Профилактика возникновения катаракты
- Предохранение глаз от солнечных лучей.
- Контроль за уровнем сахара в крови.
- Прием поливитаминных комплексов.
- Беременные женщины должны всячески остерегаться вирусных и гинекологических заболеваний, влияния радиации и прочих факторов, способствующих развитию врожденных форм катаракты.
Лечение катаракты
К сожалению, вернуть утраченную прозрачность помутневшему хрусталику невозможно. Если дегенеративные процессы зашли не слишком далеко, их можно приостановить, используя лекарственные препараты. Если же катаракта перешла свою начальную стадию развития, то вернуть зрение позволит только замена хрусталика на интраокулярную линзу.
Консервативное лечение
Для обогащения питательной среды вокруг хрусталика и активизации обменных процессов, поддерживающих его прозрачную структуру, используют препараты, содержащие витамины, аминокислоты, глюкозу, йодистый калий, глютаминовую кислоту. Данные средства принимают внутрь, а также применяют местно, в виде глазных ванночек, капель и мазей. Иногда назначают физиолечение (электрофорез или фонофорез).
Лечение консервативными методами оправдано лишь на начальном этапе болезни, а также при наличии явных противопоказаний к хирургической замене хрусталика.
Противопоказания к операции
Наиболее физиологичным и результативным методом лечения является пересадка искусственного хрусталика. Достижения в микрохирургических технологиях, применение современных способов анестезии, доступность различных моделей хрусталиков – все это обеспечивает стабильные результаты и хорошую переносимость хирургического вмешательства даже в пожилом возрасте.
Противопоказания:
- Онкологические новообразования в глазном яблоке.
- Воспалительный процесс, затрагивающий область глаза.
- Хронические и инфекционные заболевания (острый период).
- Декомпенсированный диабет.
- Некорригированная гипертония.
- Гемофилия.
- Период, менее 6 месяцев, после инфаркта миокарда.
Виды операций
- Внутрикапсулярное удаление. Самая травматичная операция, т.к. экстракции подвергается хрусталик вместе с фрагментом капсулы.
- Искусственная линза устанавливается перед радужной оболочкой. Такая операция актуальна при сильном повреждении органа.
- Экстракапсулярное удаление. Показанием к данному методу является большие размеры катаракты и сильно отвердевшие структуры хрусталика, не поддающиеся воздействию ультразвука. Для удаления катаракты приходится делать разрез. Время заживления увеличивается, т.к. операция требует наложения швов.
- Удаление катаракты. Факоэмульсификация. Эта методика считается самой современной и наименее травматичной. Удаление хрусталика проводят через разрез, в который вставляют зонд, испускающий волны ультразвука. Разбитые ультразвуком фрагменты хрусталика в виде эмульсии удаляются через этот же зонд. Искусственную складную линзу доставляют на место тем же путем. Факоэмульсификация не нуждается в общей анестезии и не требует наложения швов (микроразрез затягивается сам в течение нескольких часов). Полная реабилитация составляет примерно 10 дней. Удаление катаракты ультразвуком применимо и на начальной стадии.
Лечение народными средствами
Нашим далеким предкам приходилось бороться с катарактой доступными им средствами: вытяжками из плодов, медом, травами.
Соки из корня сельдерея, моркови, листьев петрушки, благодаря высокому содержанию каротиноидов, и с точки зрения официальной медицины являются отличной профилактикой катаракты. Почетное место в народных рецептах занимает черника: ее ягоды можно есть в свежем, сушеном, замороженном виде, готовить отвары, пить сок. Популярны рецепты на основе семян укропа, цветков календулы, листьев герани и алоэ.
Лечение медом
Мед, обладая уникальным составом, способен приостановить развитие катаракты и повысить функции зрительного нерва.
Народная медицина советует для этого глазные ванночки с «медовой водичкой» или же использовать для закапывания «медовые капли». Для ежедневных промываний растворяют 5 г меда в стакане кипяченой воды.
Для приготовления «медовых капель» лучше использовать мед в сотах, чтобы быть уверенным в натуральности и чистоте продукта. Лучше подойдут липовые, люцерновые, акациевые, каштановые сорта.
В начале лечения мед разводят дистиллированной водой в соотношении 1:5. Постепенно концентрацию меда увеличивают и, в случае отсутствия жжения, доводят соотношение 1:1. Закапывают медовые капли 3-5 раз в день.
Продолжительность курса больной определяет самостоятельно – если он чувствует улучшение, то лечение медовыми каплями может длиться до 20 дней.
Такое лечение противопоказано при чувствительности к компонентам меда и сахарном диабете.
Народные способы лечения следует рассматривать лишь как вспомогательный элемент терапии. Их применение оправдано только в случае наличия противопоказаний к использованию медицинских препаратов.
Препараты
Лекарства для лечения катаракты представлены двумя группами:
- препараты-активаторы реакций обмена (Аденозин, Таурин, витаминные комплексы, Цистеин и др.) ;
- препараты, защищающие водорастворимую структуру белков (Азапентацен, Пиреноксин).
Капли Тауфон (синоним Таурин)
Данный синтетический препарат содержит серосодержащую аминокислоту, являющуюся стимулятором восстановительных процессов при сенильной, диабетической, лучевой катаракте, а также травмах и дистрофии роговицы.
Капли улучшают энергетические и метаболические реакции и нормализуют состояние клеточных мембран. Терапевтический эффект достигается благодаря накоплению в цитоплазме ионов кальция и калия.
Квинакс (синоним Азапентацен)
Препарат регулирует метаболические процессы в тканях хрусталика, стимулирует функции протеолитических ферментов в жидкости камеры глаза, рассасывает непрозрачные структуры, защищает сульфгидрильные волокна хрусталика от реакций окисления свободными радикалами.
Показаниями к применению глазных капель Квинакс являются различные формы помутнений при врожденной, сенильной, травматической и вторичной катарактах.