Цервицит
Воспалительное заболевание у женщин, затрагивающее матку. Болезнь распространяется на канал или саму матку и чаще всего затрагивает ее влагалищный сегмент. Вызывается чаще проникновением различных микроорганизмов, которые попадают в организм, обычно, извне. Патология чаще наблюдается у женщин репродуктивного возраста.
Виды цервицита
Существует несколько разновидностей заболевания. Это зависит от локализации воспалительного процесса, а также от микроорганизмов, его вызывающих. С 2006 г. классификация такая:
- гонококковый вид: развитие воспаления начинается после проникновения в организм гонококков – микроорганизмов рода Neisseria, относящихся к виду грамотрицательных диплококков;
- воспалительная патология, касающаяся шейки матки;
- хламидийный вид: результат действий на слизистую матки бактерий класса и типа Chlamydiae, относящихся к внутриклеточным паразитам облигатного типа.
Причины цервицита
Одной из причин развития — инфекция. Провоцируется грибами, вирусами, бактериями. Часто они проникают в организм женщины половым путем.
Провоцирующие факторы:
- травмы, получаемые шейкой матки, которые могут быть при проведении диагностических выскабливаний, при родах, при абортах, при удалении и установке спирали
- заболевания венерической природы (гонорея, хламидиоз, трихомониаз) ;
- инфицирование вирусами, вызывающими папиллому человека или генитальный герпес;
- воздействие микрофлоры условно-патогенного типа (кишечная палочка, стрептококк, стафилококк) ;
- частая смена мужчин-партнеров по сексу;
- раннее вступление в сексуальные отношения;
- реакция на средства, используемые при личной гигиене, на контрацептивы;
- иммунодефицитные состояния;
- долгое нахождение (без смены) гигиенических тампонов.
Симптомы и диагностика цервицита
Симптомы
Легкая форма может не вызывать у женщины никаких симптомов. К начальным признакам относятся интенсивные выделения из влагалища в течении 2…3 дн. после окончания менопаузы. Среди других признаков, наличие которых должно заставить женщину обратиться к гинекологу:
- кровомазанье после окончания менструации;
- зуд, чувствующийся в области половых органов;
- выделения с включением крови после полового контакта;
- дискомфорт во время полового акта, болевые ощущения;
- ощущение жжения при испускании мочи;
- боли, ощущаемые внизу живота, в промежности.
При тяжелых формах наблюдаются гнойные и обильные выделения из влагалища, имеющие неприятный запах. При этом боли внизу живота усиливаются, становится невыносимым зуд во влагалище.
При хронической форме наблюдаются:
- раздражение и слабый зуд снаружи половых органов;
- слизистые выделения, отличающиеся постоянством и мутностью по цвету.
Диагностика
Учитывая не специфичность симптоматики, самостоятельная диагностика затруднительна. Точно поставит диагноз только гинеколог, который при этом проводит ряд исследований. Основные их них:
- осмотр с применением зеркал;
- колькоскопия слизистой оболочки;
- мазок для определения флоры в месте воспаления;
- цитологические исследования взятого мазка;
- ПЦР-диагностика;
- бактериологическое исследование микрофлоры и определение антибиотика для ее угнетения.
Лечение цервицита
На первом этапе врачи выявляют и устраняют факторы, которые могли стать причиной паталогии. Если они связаны с инфекциями, попавшими половым путем, то обязательно нужно лечить и партнера женщины.
Тактику лечения выбирают после установления причины ее развития:
- при инфекционной природе назначают антибактериальные препараты с учетом вида возбудителя; это могут быть антибиотики, макролиды, хинолоны;
- при вирусной причине лечение производят противовирусными лекарствами (валтрексом, ацикловиром), специальными иммуноглобулинами;
- после победы над острой фазой могут назначать местные методы лечения – кремы, свечи; слизистые оболочки шейки матки, влагалища рекомендуется обрабатывать растворами димексида, хлорофиллипта, нитрата серебра;
- при запущенной патологии, когда образуются атрофические изменения в слизистой, может проводиться гормональная местная терапия; она приводит к регенерации эпителия, восстанавливает нормальную микрофлору в районе влагалища.
Когда консервативное лечение не дает желаемых результатов, прибегают к хирургическому вмешательству. Обычно такое происходит, когда цервицит уже имеет хроническую форму. В лечении при этом применяют криотерапию, лазеротерапию, диатермокоагуляцию.
По итогам лечения всегда выполняется повторная колькоскопия, лабораторные анализы мазка.
Лечение заболевания при беременности и кормлении
Патология, которая может стать серьезной проблемой во время беременности и для женщины, и для вынашиваемого ею ребенка. Может спровоцировать ряд осложнений, среди которых внутриутробное инфицирование плода, преждевременные роды, раннее прерывание беременности.
Лечат, используя антибиотики или противовирусные препараты (зависит от вида микроорганизма, вызвавшего болезнь). Одновременно применяют препараты местного действия. Последнее применяют при стихании острого воспаления.
До недавнего времени, заболевшим женщинам врачи советовали или отказываться от кормления грудью и начинать лечение по существующей методике, или терпеть и начинать бороться с недугом после окончания кормления малыша. Сегодня уже есть препараты, которые могут применяться даже в такой период жизни женщины. Но обязательно под наблюдением врача-специалиста.
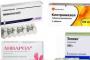
Препараты
Назначают следующие лекарственные препараты:
- если подозревается инфекционная этиология, сразу же (не ожидая данных бактериологического исследования) используют однократно цефтриаксон внутримышечно по 125 мг; далее также однократно азитромицин в объеме 1 мг или доксициклин вовнутрь утром и вечером по 100 мг (пьют неделю) ;
- при трихомониазе однократно 2 г метронидазол, затем утром и вечером (один день) по 1 г; можно по 500 мг тоже 2 раза за день на протяжении недели;
- при хламидиозе в течении недели утром и вечером по 100 мг доксициклин; его нельзя применять для женщин, которые кормят грудью или беременны.