Ревматизм
Ревматизм – болезнь, имеющая системный характер и воспалительную природу. Затрагивает соединительные ткани. Патологический процесс локализуется, поражая, в основном, оболочки сердца. Из-за противоречий в понимании термина «ревматизм», сегодня в мире заболевание называется «острой ревматической лихорадкой. Само же понятие «ревматизм» используется для состояния, при котором поражаются околосуставные мягкие ткани.
Опасность ревматизма
Опасность, которую несет паталогия, если ее не лечить и не наблюдаться у специалиста, заключается в возможности развития серьезных последствий. Последние связаны:
- с поражением центральной нервной системы;
- с нарушениями деятельности сердца, функционирования сосудов;
- с поражением суставов (этот вид патологии единственный, который относится к обратимым и может сегодня вылечиваться).
В результате ухудшается качество жизни, можно потерять трудоспособность и стать инвалидом.
Описание ревматизма
Болезнь больше женская. Статистика заболевания у слабого пола в разы больше, чем у мужчин. Часто патология встречается в детском возрасте, начиная с 3-летнего. Врачей беспокоит «помоложение» болезни – по исследованиям сегодня все чаще болеют 7…15-летние подростки, дети.
У них последствия болезни могут проявляться в виде хореи – заболевания, связанного с поражением ЦНС. Проявляется это в появлении у ребенка рассеянности, неусидчивости, раздражительности, в нарушениях сна, в снижении успеваемости. Опасно то, что все перечисленное можно вначале оценивать, как капризность, хотя это может быть признаками серьезной проблемы.
Этиология
Развитие ревматизма всегда связано с инфицированием бета-гемолитическими стрептококками группы А верхних дыхательных путей. Потому перед ним у человека обычно диагностируется ангина, обостряется хронический тонзиллит. Все это происходит на фоне повышения в крови стрептококковых антигенов и противострептококковых антител. Наблюдается также повышенное содержание антидезоксирибонуклеазы.
На заболевание влияют разные факторы. Среди них возраст человека, бытовые условия, в которых он живет, качество питания. Влияет на возможность заболевания генетическая предрасположенность.
Патогенез
Инфицирование бета-гемолитическими стрептококками приводит к иммунному ответу организма. Последний вырабатывает соответствующие антитела, реагирует образованием иммунных комплексов. Все они перемещаются кровью по сосудам и откладываются в капиллярах сердечных мышц. Одновременно миокард, соединительная ткань повреждаются ферментами, токсинами, вырабатываемыми стрептококками.
Если у организма есть дефекты в иммунной системе, то вывод всего перечисленного выше совершается недостаточно быстро или не полностью. Это приводит к развитию аутоиммунных процессов, связанных с гиперчувствительностью замедленного типа, а в крови больных находят лимфоциты, которые взаимодействуют с тканями сердца.
Последнее чревато поражением клеток, что приводит к фазовым изменениям соединительной ткани. Они характеризуются вначале мукоидным набуханием, затем фибриноидными изменениями и в конце фибриноидным некрозом. На морфологическом уровне происходят клеточные реакции, в результате которых образуются ревматические или ашоффталалаевские гранулемы. Конечным итогом всего является склерозирование, которое может охватывать какую-то одну или все оболочки, имеющиеся в сердце.
Причины и смптомы ревматизма
Причины
Среди основных причин заболевания ревматизмом – перенесении человеком ангины, другого респираторного заболевания, которое возникло из-за проникновения в организм b-гемолитического стрептококка А-группы. Именно такая инфекция, оказавшись недолеченной, может привести к серьезному и неприятному заболеванию – ревматизму.
Кроме отмеченной причины часто болеют люди, которые к такому виду заболевания предрасположены. Это касается, в основном, тех семей, в которых данная болезнь наблюдается у кого-то из родственников.
Симптомы
Признаки, которые характерны для ревматизма, начинают проявляться у человека после 3…4 нед. его инфицирования стрептококками указанной природы. Происходит это остро:
- с резкого повышения температуры до весьма серьезных значений; бывает +40°С;
- с учащения сердечных сокращений;
- с появления озноба;
- с обильного потовыделения.
Все перечисленное сопровождается упадком сил у больного, болезненными ощущениями в суставах. Обычно пораженные участка становятся покрасневшими, при их пальпации чувствуется боль. Пациент ощущает болезненность в суставах и при совершении движений. Кроме того, в районе крупных сосудов появляется отечность.
В начале заболевания характерной особенностью является распространение воспалений с сустава на следующий сустав. При этом часто наблюдается одновременное поражение суставов, которые расположены симметрично.
Когда происходит поражение сердца (самое опасное при ревматизме), то вместе с появлением учащенного пульса у больного наблюдается нарушение частоты сердечных сокращений, появляются боли с локализацией в груди. Сердечная мышца расширяется, что проявляется при прослушивании шумом, возникающим в результате трения перикарда.
У детей развитие патологии может происходить без явных признаков, иметь мягкую или хроническую форму.
Диагностика ревматизма
Постановку диагноза о заболевании делает врач-ревматолог. Естественно, проводя при этом необходимые исследования и обследования пациента.
О признаках воспалительного процесса внутри организма узнают по клиническому анализу крови. Далее последнюю подвергают также иммунологическому анализу. В результате подтверждают присутствие в ней специфических веществ, которые характерны для данного заболевания. Если человек больной, то последнее уже бывает после недели болезни. Наибольшую же концентрацию веществ наблюдают после 3 нед. и до 6 нед. болезни.
Удостоверившись в первых признаках ревматизма, врач назначает клинические исследования, цель которых выявить насколько поражено сердце. Чаще всего это выявляют, проводя электрокардиографию или эхокардиографию.
Может назначаться рентген для понимания более полной картины. Это исследование позволяет одновременно увидеть состояние суставов. Иногда последние исследуют с помощью методов биопсии, артроскопии, пункции.
Лечение ревматизма
Медикаментозное лечение
Процесс лечение заболевания требует продолжительного постельного режима для заболевшего и полного его покоя. Невыполнение последнего приведет к еще большему поражению сердца.
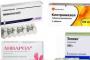
Медикаментозное лечение антибиотиками эффективно только вначале заболевания. В дальнейшем используют препараты типа ибуфен, из группы салицилатов, вольтеран, мефенаминовые кислоты. Часто назначается аспирин, причем в значительных дозах.
Народными средствами
Одним из направлений в таком лечении является фитотерапия. При этом используется большое количество трав, у которых имеет противоревматический эффект. Чаще всего готовят средства на основе таволги вязолистной, березы повислой, девясила высокого, лопуха большого, одуванчика обыкновенного, фиалки трехцветной, овса посевного, липы сердцевидной, багульника болотного.
Эффективность фитотерапии довольно высока только вначале заболевания. В дальнейшем она полезна, но только как вспомогательное средство при назначении интенсивной терапии.
Из конкретных рецептов, которые помогают при ревматизме, можно рекомендовать такие:
- берут цветочные корзинки полыни цитварной (ст.л.), заливать кипятком (300мл); 2 час. настаивают, после процеживать; принимают настой как обезболивающее;
- берут сухую траву клевера лугового, измельчают, заливают литром кипятка; после 2-часового настаивания процеживают; из настоя готовят лечебные ванночки, которые делают перед сном; курс лечения 1,5…2 нед.
Питание
Пациент, заболевший ревматизмом, должен соблюдать специальную диету. В частности, первые 3…4 дн. кушать только фрукты и лишь после 4…5 дн. перейти на сбалансированную и полноценную пищу.
В последней должно быть много продуктов с белком, витамином С. Полезно лечиться арбузами, медом, свежими ягодами, среди которых особенно выделяется черника.
При ревматизме нельзя включать в свой рацион поваренную соль, алкоголь. Недопустимы специи, простые углеводы. Противопоказана жирная, жареная пища, кофе и напитки на его основе, крепкий чай.
Профилактика ревматизма
Главное в предупреждении такого заболевания – относиться ответственно к инфицированию стрептококками и лечить качественно инфекции в самом начале. Делают последние, используя пенициллин – инъекции препаратом сводят практически на нет возможность развитие ревматизма.
Ревматизм у беременных и кормящих женщин
Во время беременности
Этот период характеризуется редким появлением заболевания. А вот обострение уже имеющегося вполне возможно и по статистике это происходит у каждой пятой мамы, страдающей ревматизмом. Причем последнее на начальной стадии интересного положения из-за пониженного иммунитета.
Причины ревматизма у беременных те же, что и у обычных людей – инфицирование бета-гемолитическими стрептококками группы А, генетическая предрасположенность. Ничем не отличается и ход развития болезни. А вот спровоцировать обострение состояния может:
- переохлаждение организма;
- снижение защитных сил вначале беременности;
- инфицирование организма вирусами, бактериями;
- стрессовые ситуации;
- несбалансированное и недостаточное питание;
- обострение по каким-то причинам заболеваний, имеющих хроническую природу;
- долгое пребывание под солнцем.
Симптоматика ревматизма у женщин, вынашивающих ребенка повторят все те признаки, которыми болезнь напоминает о себе у обычных пациентов. У них может подниматься температура (чаще вечером), появляться одышка, учащенное сердцебиение. Они могут чувствовать боли в суставах, в сердце. Им становится трудно совершать движения. Ухудшается их самочувствие.
Диагностика в такой период несколько затруднена. Это объясняется большой выработкой организмом кортикостероидных гормонов, способствующих подавлению воспалений.
Проводит диагностирование болезни у беременных врач только на основе назначаемых предварительно исследований крови и других анализов. Их перечень ничем не отличается от приведенного выше для обычных больных.
Ревматизм у женщин, вынашивающих ребенка, опасен своими осложнениями. Вначале он может стать причиной выкидыша и формирования плода с дефектами. Позже (2…3 триместр) болезнь может привести к поражению сосудов плаценты и закончиться гипоксией, гипотрофией или внутриутробной смертью плода. Опасность может быть из-за отека и инфаркта легких, из-за тромбофлебита, ревмокардита. Последнее заболевание мамы часто негативно влияет на развитие малыша, может привести к гипоксии плода.
Состояние больной в период беременности может спровоцировать:
- отхождение раньше времени околоплодных вод;
- прерывание беременности до срока;
- поздний токсикоз;
- асфиксию плода;
- декомпенсацию, которая может стать причиной смерти беременной;
- смерть женщины при родах.
Лечение ревматизма, диагностированного у беременной, проводится обязательно. При этом выполняют все те мероприятия, используют те же препараты, что и в обычной практике. Если процесс запустить, то под угрозой окажется плод и жизнь будущего малыша.
Одной из главных обязанностей больной беременной является регулярное посещение врача, который будет контролировать состояние сердца плода. Таким образом можно вовремя принимать меня при различных патологиях, отклонениях от нормального его состояния.
В период беременности важна профилактика развития, обострения патологии. Она заключается:
- в избегании мест, где можно инфицироваться стрептококками;
- в своевременном лечении любых очагов инфекции, в которых присутствуют стрептококки;
- в гигиене ротовой полости, включая лечение зубов, десен, слизистых;
- в принятии мер, чтобы не переохлаждаться, не облучаться излишне солнечными лучами;
- в поддержке иммунитета;
- в нормальном питании.
У кормящих женщин
У женщин этой группы причины развития, обострений ревматизма аналогичны тем, которые вызвают болезнь у беременных. Единственно существенную роль может играть снижение иммунитета во время родов, при кормлении ребенка.
Развитие болезни, ее осложнения протекают, как правило, в по такой же картине, как, к примеру, у беременных. Но есть и дополнительные особенности, среди которых:
- частое отсутствие симптоматики в начальной фазе болезни;
- возможное присутствие среди признаков заболевания (когда болезнь затрагивает нервную систему) непроизвольных движений разных мышц, неразборчивого почерка, невнятной разговорной речи;
- невозможность использования в лечении всех лекарственных препаратов;
- направленность лечения в первую очередь на укрепление иммунитета, на полноценность питания.
Ревматизм что это и как с ним бороться — видео
Ревматизм – коварная болезнь, которую легче всего вылечить, если начать с самых первых этапов ее развития. Определить последнее не так просто, как кажется. Даже обладая определенными познаниями в этом, не всегда можно точно поставить самому себе верный диагноз.
Видео о том, что это за болезнь, какие признаки выдают ее, как распознать симптомы в самом начале и что нужно делать, чтобы болезнь не привела вас к инвалидности.